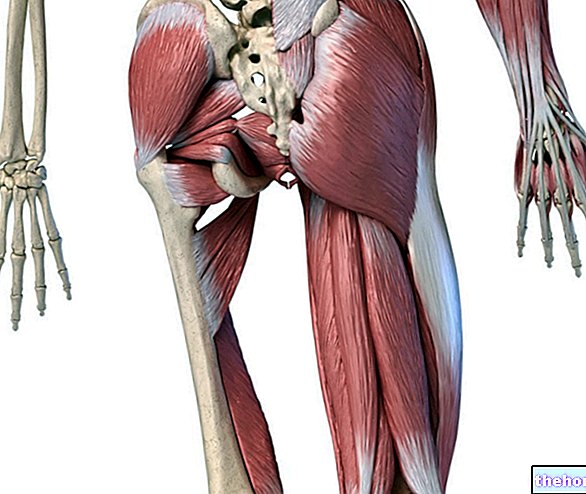
Епікондиліт - це загальний термін, який позначає хворобливий синдром, що вражає область ліктя.
Через високу захворюваність у тенісі епікондиліт також прозвали «тенісним ліктем».
![]()
Це викликано функціональним перевантаженням або надмірним і постійним використанням суглоба.Існує індивідуальна схильність, але внаслідок неправильного ставлення кожен може захворіти на епікондиліт.
Найпоширеніші види спорту: теніс, бейсбол, гольф, фехтування, бадмінтон, сквош, метання списа або диску тощо.
Найбільш зацікавлені роботи: сантехнік, муляр, садівник, тесляр, м’ясник, кухар, тесляр, кравець, маляр тощо.
Інші види діяльності: гра, садівництво (обрізка рослин) тощо.
Епікондиліт вражає переважно вікову групу від 30 до 50 років.
Спочатку симптоматичний лише під час руху запалених сухожиль, якщо важкий епікондиліт може погіршитися до такої міри, що спричинить хворобливу картину навіть у спокої.
Опублікований матеріал має на меті швидкий доступ до порад, пропозицій та загальних засобів, які зазвичай видають лікарі та підручники для лікування епікондиліту; ці свідчення жодним чином не повинні заміняти думку лікуючого лікаря чи інших спеціалістів охорони здоров’я у цій галузі. лікування пацієнта.
Що робити
- Профілактика завжди є найефективнішим засобом зменшення можливості травмування (див. Розділ «Профілактика»).
- Визнання розладу: коли йдеться про компроміси сухожиль, абсолютно необхідно негайно втрутитися, оскільки їх важко вилікувати. Симптомами є:
- Легкий, але посилюється біль із зовнішньої сторони ліктя.
- Набряк і біль під час відпочинку.
- Слабкість у руці.
- Ранкова скутість.
- Труднощі при розгинанні зап'ястя.
- Медичний огляд: розпізнавання симптомів має бути спрямоване НЕ на самовправлення терапією, а на розуміння масштабів розладу. Діагноз поставить ортопед або, рідше, лікар загальної практики. Щоб підтвердити підозру на функціональне обстеження (пальпація, проба Козена, проба Мілліса) та провести диференціальну діагностику, фахівець призначить деякі дослідження, такі як:
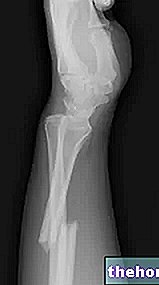
- Рентгенографія та ультразвук: вони пропонують "зображення (хоча і поганої якості) запалених сухожиль.
- Рентген: для виключення артрозу та ліктьового артриту або будь-яких кальцинатів сухожиль.
- Магнітний резонанс шийки матки: для виключення грижі міжхребцевого диска.
- Електроміографія (ЕМГ): для виключення здавлення нервів.
- При позитивному діагнозі ортопед розпочне нехірургічне лікування (вирішується у 80-90% випадків):
- Повний відпочинок протягом декількох тижнів:
- Спочатку змушений шиною або гіпсом.
- Згодом залежить від волі суб’єкта, який повинен уникати будь -яких непотрібних або позапланових клопотань.
- Протизапальна медикаментозна терапія.
- Для тенісистів: відповідний спортивний інвентар (менш жорстка ракетка, менш щільні струни, амортизатори) тощо.
- Реабілітаційна терапія: фізіотерапевтична екстракція служить для зміцнення м’язів передпліччя.
- Медичні процедури: технологічні (ударні хвилі, ультразвук, текар тощо), кріотерапія (якщо компроміс стосується м’язової частини) або теплова терапія (якщо пошкодження виключно сухожиль) залежно від випадку.
- Використання брекетів: наприклад, налокітники; вони є паліативними, але можуть зменшити симптоми.
Примітка: Якщо епікондиліт вражає як м’язи, так і сухожилля, то між нагріванням та кріотерапією бажано віддати перевагу кріотерапії.
- При необхідності вдаються до операції (див. Нижче Медикаментозне лікування).
- При хронічному епікондиліті ускладнити, знищити (за допомогою хвиль сечі) або хірургічним шляхом видалити будь -які кальцинати сухожиль.
Чого НЕ робити
- Не приймайте ніяких правил профілактики, особливо якщо є чітка схильність до рецидиву.
- Ігноруйте симптоми, особливо за наявності значної історії хвороби.
- Не звертайтесь за медичною допомогою і намагайтеся лікувати стан, приймаючи безрецептурні протизапальні препарати.
- Не проводите діагностичні дослідження на предмет епікондиліту.
- Не проводите діагностичні дослідження, щоб виключити патології, які можуть викликати симптоми, подібні до епікондиліту.
- Використання, завантаження або навіть перевантаження вже скомпрометованого ліктя.
- Не застосовуйте призначену протизапальну медикаментозну терапію.
- Під час одужання ранне використання обладнання, яке може посилити розлад.
- Не дотримуйтесь реабілітаційної терапії.
- Не використовуйте технологічні методи лікування, якщо це рекомендовано.
- Виключити апріорі можливість хірургічного втручання.
- Якщо епікондиліт продовжує виникати неодноразово, усуньте діяльність, відповідальну за гострий.
Що їсти
Не існує дієти, призначеної для запобігання та лікування епікондиліту краще чи швидше.
Однак деякі хитрощі можуть виявитися корисними:
- Збільшити споживання протизапальних молекул:
- Омега-3: це ейкозапентаенова кислота (ЕРА), докозагексаєнова (DHA) та альфа-ліноленова (ALA). Вони мають протизапальну роль. Перші дві біологічно дуже активні і в основному містяться у: сардинах, скумбрії, боніто, сардинелі , оселедець, аллеттерато, тунець, гарфіш, водорості, криль і т.д. , насіння ківі, виноградних кісточок тощо.
- Антиоксиданти:
- Вітаміни: вітамінами -антиоксидантами є каротиноїди (провітамін А), вітамін С та вітамін Е. Каротиноїди містяться в овочах та червоних або помаранчевих фруктах (абрикоси, перець, диня, персики, морква, патисони, помідори тощо); вони також присутні в ракоподібних і молоці. Вітамін С характерний для кислих фруктів та деяких овочів (лимони, апельсини, мандарини, грейпфрути, ківі, перець, петрушка, цикорій, салат, помідори, капуста тощо). Вітамін Е міститься в ліпідній частині багатьох насіння та споріднених олій (зародки пшениці, зародки кукурудзи, кунжут, ківі, насіння винограду тощо).
- Мінерали: цинк і селен. Перший міститься переважно у: печінці, м’ясі, молоці та похідних, деяких двостулкових молюсках (особливо устрицях). Другий в основному міститься в: м’ясі, рибних продуктах, яєчному жовтку, молоці та його похідних, збагачених продуктах (картопля тощо).
- Поліфеноли: прості феноли, флавоноїди, дубильні речовини. Вони дуже багаті: овочі (цибуля, часник, цитрусові, вишня тощо), фрукти та відносні насіння (гранат, виноград, ягоди тощо), вино, олійні насіння, кава, чай, какао, бобові та цільнозернові культури тощо.
Чого НЕ їсти
- Єдина група продуктів харчування (або кращих напоїв), які не рекомендуються у разі епікондиліту, - це спиртні напої. Етиловий спирт має сечогінну дію та перешкоджає метаболізму, змінюючи ефективність активних інгредієнтів.
- Крім того, ми нагадуємо вам, що надлишок омега-6 жирних кислот "може" мати діаметрально протилежний ефект від "споживання омега-3". Гарна практика-обмежити введення "продуктів, багатих лінолевою, гамма-ліноленовою, діомо- гамма-ліноленова кислота та арахідонова
Природні ліки та засоби
- Розтягування: Розтягування може бути статичним або динамічним, активним або пасивним. Для епікондиліту він має профілактичну, але і терапевтичну роль у хронічній фазі лікування.
- Фізіотерапевтичний масаж, остеопатичні маніпуляції, циріакс та міофасціальні маніпуляції, діакутальний міофіброліз (див. Нижче Медикаментозне лікування).
- Рухові вправи для зміцнення: використовуються як в консервативній терапії, так і в реабілітації після операції.
- Кріотерапія: холодова терапія корисна для зменшення болю та запалення м’язів. Її слід проводити 2 або 3 рази на день. Лід не слід прикладати безпосередньо; навпаки, його слід помістити в захисний мішок з водою і нанести, поклавши вовняну тканину для захисту шкіри.
- Теплі компреси: вони збільшують кровотік і можуть прискорити відновлення травм сухожиль. Їх не слід використовувати при наявності судинних уражень.
- Брекети, бинти та бинти: це інструменти, які іноді корисні для зменшення симптомів. Вони виконують функцію поглинання ударів і супроводження руху. У спортивній практиці вони не можуть бути дуже тугими; навпаки, під час роботи можна посилити їх більш інтенсивно, намагаючись не порушити кровообіг.
Фармакологічне лікування
- Анальгетики: вони використовуються для зменшення болю. Їх приймають всередину.
- Парацетамол: наприклад Тачіпірін ®, Ефералган ® та Панадол ®.
- Нестероїдні протизапальні препарати (НПЗЗ):
- Системні для перорального застосування: вони використовуються частіше, ніж місцеві, оскільки структури, уражені запаленням, важко досягаються при нанесенні на шкіру. Вони більш потужні, навіть якщо вони загальні, ніж мазі та гелі. Вони можуть вимагати використання гастропротектора. Люди з порушеннями функції печінки або нирок не завжди можуть їх прийняти.
- Ібупрофен: наприклад, Brufen ®, Moment ®, Spidifen ®, Nurofen ®, Arfen ®, Actigrip лихоманка та біль ® та лихоманка та біль Вікса ®).
- Кетопрофен: наприклад Arthrosilene ®, Orudis ®, Oki ®, Fastum gel ®, Flexen "Retard" ® та Ketodol ®.
- Диклофенак: наприклад, Диклореум ®, Дефламат ®, Вольтарен Емульгель ® та Флектор ®.
- Напроксен: наприклад, Momendol ®, Synflex ® та Xenar ®.
- Для місцевого застосування: це переважно мазі або гелі. Вони мають перевагу дії місцево, не напружуючи шлунок і печінку; проте вони менш ефективні. Необхідно уточнити, що це не найбільш підходяща фармакологічна категорія, і продовження їх застосування (хоча і на початкових стадіях) може сприяти погіршенню запалення.
- Ібупрофен 10% солі лізину або 2,5% кетопрофену (наприклад, Долорфаст ®, Лазоніл ®, Фастум гель ® тощо).
- Кортикостероїди:
- Ін’єкційні шляхом інфільтрації: їх застосовують лише в тому випадку, якщо пероральні НПЗП погано переносяться через: алергії, виразки шлунка, діабету тощо. При тривалому застосуванні вони мають багато побічних ефектів на сполучні тканини. Вони є найбільш радикальним, але і найефективнішим фармакологічним рішенням:
- Метилпреднізолон: наприклад, Депо-Медрол ® у комбінації з лідокаїном (місцевий анестетик).
Профілактика
- Нагрівання: має функцію розігрівати м’язи та сухожилля ліктя, збільшуючи еластичність та функціональність залучених структур.
- При підході до нового виду спорту (теніс, бейсбол, ракетки тощо) доцільно поступово збільшувати інтенсивність зусиль.
- Розтягування та рухливість суглобів: вони суперечливі та менш ефективні, ніж інші ділянки тіла. Щоб їх практикувати у спокої від інтенсивної активності, але ЗАВЖДИ ГАРЯЧО, вони мають першочергове значення для підвищення еластичності та здатності рухатися. Однак останні дослідження не виявили кореляції зі зменшенням травм суглобів.
- У разі наявної травми використання функціональних бандажів або спеціальних брекетів виявилося досить корисним для зменшення ризику рецидиву.
Медичні процедури
- Фізіотерапевтичний масаж, пасивне розтягування та остеопатичні маніпуляції: мануальна терапія може покращити запалення епікондиліту шляхом розслаблення скорочених м’язів (потенційно відповідальних за початок епікондиліту та труднощі з загоєнням).
- Кіріакс і міофасціальні маніпуляції: усувають фіброз, який може утворитися під час процесу загоєння в тканинах. Вони особливо показані, коли епікондиліт пов'язаний з порушеннями м'язів, а також сухожиль.
- Діакутанний міофіброліз: також спрямований на протидію фіброзу, локалізованому в тригерних точках, і використовує механічну дію ручного тиску інструментів, званих фібролізерами.
- Ударні хвилі: вони можуть прискорити загоєння, якщо пошкодження м’яких тканин. Вони ґрунтуються на локалізованому виділенні акустичних імпульсів. Ефект - це збільшення метаболічної активності тканини -мішені та розрив будь -яких кальцинатів сухожиль, що проявляються в хронічні (рідше) форми.
- Лазерна терапія: це лікування, яке використовує електромагнітні промені безпосередньо на уражену область. Електронний промінь від лазера діє на клітинну мембрану та мітохондрії, збільшуючи метаболічну активність, зменшуючи біль та запалення, створюючи вазодилатацію та збільшуючи лімфодренаж.
- Текар -терапія: терапевтичний метод, який використовує електричний конденсатор для лікування травм суглобових м’язів. Механізм терапії текар заснований на відновленні електричного заряду в пошкоджених клітинах, щоб забезпечити їх швидшу регенерацію.
- Kinesio taping: використовує тягу клейових та еластичних бинтів, які іноді містять невеликі фармакологічні концентрації протизапальних засобів. Вони повинні мати дренуючу, злегка знеболюючу, протизапальну та підтягуючу функцію.
- Хірургічне втручання: застосовується лише через 6-12 місяців від початку консервативної терапії з невдалим результатом. Майже завжди передбачає видалення хворої частини м’яза та його повторне вставлення на кістку. Його проводять переважно у відкритому вигляді, рідше - при артроскопії.
- Післяопераційна реабілітація: починається приблизно через 7 днів. На восьмому тижні ми приступаємо до зміцнення, і через 6 місяців можна буде повернутися до діяльності з перевантаження.