Загальна для різних патологій нефротичний синдром - це клінічна картина, що характеризується:
- наявність білка в сечі (протеїнурія), який стає пінистим
- зменшення кількості білка в крові (диспротидемія з гіпоальбумінемією)
- поява генералізованого набряку (набряку) спочатку на обличчі, потім поширюється на інші ділянки тіла, такі як стопи, щиколотки та живіт
Часто зустрічаються також:
- Гіперліпідемія (переважно підвищення загального холестерину або навіть тригліцеридемія)
- Гіперкоагуляція крові: ризик тромбоемболії
Щоб мати змогу говорити про нефротичний синдром, наявність білків у сечі має мати гломерулярне походження, тобто бути виразом серйозної зміни проникності стінки капілярів клубочка.
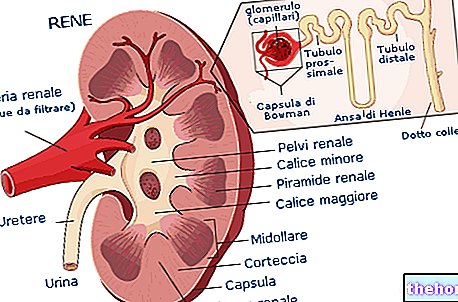
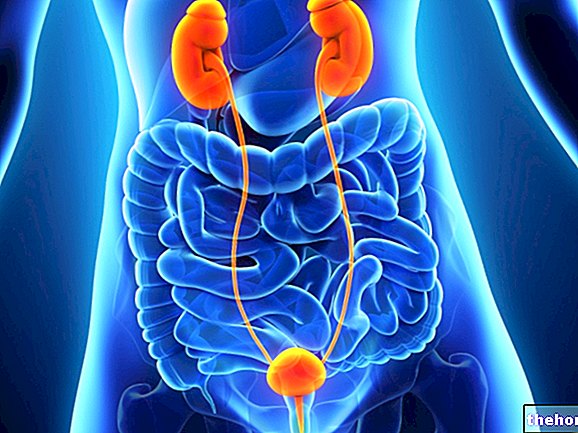
Нирковий клубочок і функції нирок
Нефрон є функціональною одиницею нирки, тобто найменшим анатомічним утворенням, здатним виконувати всі функції, на які покладено орган. Кожен із приблизно двох мільйонів нефронів, присутніх у кожній з двох нирок, поділений на два компоненти:
- ниркове тіло або тіло Мальпінгхі (клубочок + капсула Боумена): відповідає за фільтрацію
- трубчаста система: відповідає за реабсорбцію та секрецію
які здійснюють три фундаментальні процеси:
- фільтрація: відбувається в клубочку, високоспеціалізованій капілярній системі, яка пропускає всі дрібні молекули крові, протидіючи лише проходженню більших білків і корпускулярних елементів (червоних, білих кров’яних тілець і тромбоцитів). Більші білки не проходять через фізичні проблеми, менші відхиляються через наявність негативних електричних зарядів
- реабсорбція та секреція: вони виникають у трубчастій системі з метою реабсорбції надмірно фільтрованих речовин (наприклад, глюкози, яку організм не може дозволити собі втрачати з сечею) та збільшення екскреції тих, що фільтруються у недостатній спосіб
За наявності нефротичного синдрому відбувається втрата селективності гломерулярного бар’єру як за молекулярними розмірами, так і за електричним зарядом: отже, важлива кількість білків втрачається з сечею.
Симптоми
Набряк є найбільш характерним симптомом і клінічною ознакою нефротичного синдрому.
Підшкірно -м’який, спочатку локалізований у периорбітальній зоні, особливо вранці, набряк потім має тенденцію поширюватися на інші ділянки, такі як задня частина стопи, передсакральна область та живіт, або стати генералізованим (анасарка) з асцитом та плевральний випіт та / або перикард. Еволюція набряку помітна за допомогою щоденної оцінки маси тіла: чим більше вона збільшується, тим більшим є накопичення рідини в міжтканинних просторах.
Піноутворення в сечі - ознака протеїнурії. З іншого боку, темна сеча кольору чаю або кока-коли є типовою для нефротичного синдрому-стану, подібного до попереднього, але також характеризується втратою сечі еритроцитів.
Втрата білків у сечі, зокрема імуноглобулінів, може бути пов'язана з "підвищеною сприйнятливістю до інфекцій. Пацієнт може відчувати слабкість, астенію, що проявляється кахектично лише у найважчих випадках, а зараз рідко.
Електрофорез білків сироватки крові, крім зменшення альбуміну, показує збільшення α2 глобулінів та Β глобулінів.

Причини та класифікація
Залежно від свого походження нефротичний синдром насамперед поділяється на первинний та вторинний; у першому випадку це вираження захворювань нирок, у другому - системних захворювань або в будь -якому випадку залучення інших органів, крім нирок.
Первинні або первинні форми нефротичного синдрому (діагноз є гістологічним і тому вимагає біопсії нирки):
- Мінімальна зміна гломерулопатії
- Мембранний гломерулонефрит
- Вогнищевий сегментарний гломерулосклероз
- Мембрано-проліферативний гломерулонефрит
Вторинні форми нефротичного синдрому:
- Хвороби обміну речовин: цукровий діабет; Амілоїдоз
- Імунні захворювання: системний червоний вовчак; Пурпура Шенлейна-Геноха, вузликовий поліартеріїт, синдром Шегрена, саркоїдоз
- Новоутворення: лейкози, лімфоми, множинна мієлома; Карциноми (легені, шлунок, товста кишка, молочні залози, нирки); Меланома
- Нефротоксичність: солі золота, пеніциламін, нестероїдні протизапальні препарати; літій, героїн
- Алергени: укуси комах; укус змії; сироватка антитоксину
- Інфекційні захворювання
- Бактеріальний: постінфекційний гломерулонефрит; від зараженого шунта; бактеріальний ендокардит, грип
- Вірусні: гепатит В і С, ВІЛ, Епштейн-Барр, зоопатичний герпес
- Найпростіші: малярія
- Гельмінти: шистосоми, філярії
- Ередо-сімейний: синдром Альпорта, хвороба Фабрі
- Інші: Токсемія вагітності (прееклампсія); Злоякісна гіпертензія
У маленьких дітей нефротичний синдром у 90% випадків викликається мінімальним ураженням гломерулонефриту або вогнищевим та сегментарним гломерулосклерозом. Цей відсоток знижується до 50% у дітей старше 10 років.
У дорослих нефротичний синдром найчастіше викликається мембранозним гломерулонефритом, за яким слідують вогнищевий та сегментарний гломерулосклероз та мінімальна зміна частоти гломерулонефриту. Близько 30% дорослих з нефротичним синдромом мають системні захворювання (цукровий діабет, амілоїдоз, системний червоний вовчак або рак, особливо товстої кишки або легенів).
У дитячому віці нефротичний синдром частіше зустрічається серед чоловіків, тоді як у дорослому віці захворюваність між двома статями рівномірна.
Як виникають симптоми та ускладнення нефротичного синдрому?
Підвищена проникність стінок клубочкових капілярів
↓
Перехід білка в сечу (протеїнурія)
↓
Зниження білків плазми крові (гіпопротеїнемія або гіпопротидемія або гіпоальбумінемія)
_______________________|_______________________
|
Зниження онкотичного або колоїдно-осмотичного артеріального тиску
↓
Поява масивної набряку + гіповолемії
↓
Зниження ниркового кровотоку
↓
Підвищення секреції реніну з активацією системи ренін-ангіотензин та збільшенням вивільнення альдостерону
↓
затримка солі та води та посилення набряку
+ можлива легка гіпертензія + збільшення швидкості клубочкової фільтрації
↓
зношування нефронів через функціональне перевантаження
|
Підвищення компенсаторного синтезу ліпопротеїнів у печінці + втрата сечі деяких факторів, що регулюють ліпідний обмін
↓
Гіперліпідемія (підвищення рівня тригліцеридів у плазмі крові, ЛПНЩ та ЛПДНЩ)
↓
Ліпідурія (підвищена концентрація ліпідів у сечі)
+ Підвищений серцево -судинний ризик при прискореному атеросклерозі
За наявності нефротичного синдрому основним білком, що міститься в сечі, є альбумін (селективна протеїнурія); однак інші білки плазми (неселективна протеїнурія), такі як трансферин, інгібітори згортання крові та гормональні носії, також можуть бути різного ступеня; втрата цих елементів пояснює можливі ускладнення захворювання (неправильне харчування, інфекції, тромбоз, анемію, слабкість). Наприклад, у відповідь на зменшення білків плазми печінка виробляє велику кількість фібриногену. Якщо до цього додати ниркова втрата антитромбіну III та інших антикоагулянтних факторів, з’являється картина гіперкоагуляції, яка часто зустрічається при нефротичному синдромі. Ускладненням гіперкоагуляції є можливий тромбоз ниркової вени, на додаток до загального збільшення серцево -судинного ризику. Втрата трансферину натомість полегшує анемію, тоді як зниження рівня IgG та деяких факторів Комплемент, як і Пропердин, підвищує чутливість до інфекцій. Відсутність глобуліну, що зв'язує холекальциферол, призводить до "зміни метаболізму вітаміну D3 зі зниженням кишкового всмоктування кальцію та вторинного гіперпаратиреозу.
Терапія
Вибір терапії, очевидно, залежить від захворювання, наслідком і вираженням якого є нефротичний синдром.
Як правило, лікування передбачає введення сечогінних препаратів, можливо, пов’язаних із інфузією людського альбуміну; цей підхід спрямований на зменшення набряку. Серед препаратів, корисних для протидії протеїнурії, є інгібітори АПФ, особливо показані у разі нефротичного синдрому, пов’язаного з гіпертензією Будь-які зміни в метаболізмі ліпідів можна виправити, приймаючи ліпідознижувальні препарати, такі як статини. Підвищений тромботичний ризик можна виправити за допомогою антикоагулянтних препаратів. Якщо нефротичний синдром є вираженням запальних захворювань або аутоімунної етіології, пацієнт може отримати користь від імуносупресивних препаратів (циклоспорин) та стероїдних протизапальних препаратів (кортикостеридів).
Це пов'язано з постільним режимом, глобальним обмеженням споживання рідини, вживанням дієти з низьким вмістом натрію та нежирних продуктів та утриманням від ліків, які можуть погіршити пошкодження нирок, пов'язані з нефротичним синдромом (контрастні речовини, антибіотики та НПЗЗ, такі як ібупрофен, напроксен та целекоксиб).







.jpg)