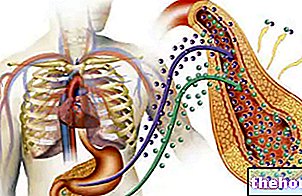
Підшлункова залоза - це подовжена залоза, розташована у верхній частині черевної порожнини, позаду шлунка і під печінкою. Цей маленький орган належить як до травної системи, так і до ендокринної системи; підшлункова залоза, насправді, дуже важлива для секреції ферментів, які допомагають перетравлювати складні вуглеводи та ліпіди; крім того, він виробляє гормони інсулін та глюкагон, які регулюють рівень глюкози в крові.Панкреатит, який є запаленням підшлункової залози, може бути обумовлений різними причинами. Найчастіше зустрічаються захворювання жовчовивідних шляхів, зокрема камені жовчного міхура та печінки. Насправді ці дрібні камінчики можуть опинитися в холедоху - маленькій протоці, яка переносить жовч з жовчного міхура до початкових шляхів тонкої кишки; протока підшлункової залози також відкривається в холедох, тому її обструкція не дозволяє підшлунковій залозі виливатися. виводить травні соки з кишечника. При застої в підшлунковій залозі травні ферменти вже можуть активуватися всередині залози, навіть сильно пошкоджуючи її. В результаті виникає сильна запальна реакція, яка викликає прогресуючу загибель клітин підшлункової залози. Результатом є сильний біль у животі, нудота, тяжкість у шлунку, проблеми з травленням та блювота. Однак патологічна картина дуже мінлива: вона варіюється від легких форм, які проходять через кілька днів, до важких форм, які можуть мати навіть фатальний розвиток.
Панкреатит може протікати у двох різних формах: гострій та хронічній. Гострий панкреатит виникає раптово і бурхливо. Вона проявляється сильним болем у верхній частині живота, іррадіюючи у спину, і часто пов’язана з нудотою, блювотою, пітливістю та лихоманкою. Основними ускладненнями цього гострого запалення є пошкодження тканини підшлункової залози з утворенням псевдокіст, які можуть заразитися і утворити абсцеси. Однак у найсерйозніших випадках ускладнення можуть бути системними, і хвороба може перерости у септицемію, стан шоку, ниркову та дихальну недостатність. Хронічний панкреатит, з іншого боку, є менш бурхливим запальним процесом, але він триває з плином часу, що призводить до прогресуючого руйнування залози, отже, до її дисфункції. З часом підшлункова залоза має тенденцію до кальцинозу, замінюючи пошкоджені клітини підшлункової залози рубцевою тканиною. Основним симптомом хронічного панкреатиту є постійні або періодичні болі в животі, пов'язані з повільною втратою ваги. Хронічний панкреатит також призводить до розвитку проблем з травленням, порушення всмоктування багатьох поживних речовин, але перш за все викликає діабет.
Як і передбачалося, панкреатит може бути викликаний різними причинами. Як ми бачили, це часто пояснюється наявністю жовчних каменів; проте перешкода для правильного відтоку панкреатичного соку також може бути пов'язана з іншими захворюваннями, такими як муковісцидоз. Зловживання деякими ліками, такими як діуретики, естрогени, тетрацикліни та кортизон, може мати токсичний вплив на клітини підшлункової залози до хронічного вживання алкоголю, що є дуже важливим пусковим фактором. В основі панкреатиту також можуть бути інші захворювання шлунково -кишкової системи, анатомічні порушення підшлункової залози, різке підвищення рівня тригліцеридів у крові, пухлини, гіперкальціємія та деякі інфекції, особливо вірусні. Панкреатит також є можливим ускладненням травми підшлункової залози, наприклад, у разі сильного удару в живіт, неправильно виконаних діагностичних маневрів та хірургічних втручань на сусідніх органах, таких як шлунок, дванадцятипала кишка та інколи походження панкреатиту залишається невідомим Для хронічного панкреатиту необхідно спостерігати полягають у тому, що запальний процес може зберігатися з кількох причин, ще не повністю відомих. Ймовірно, в походженні беруть участь генетичні та аутоімунні фактори, у тому сенсі, що запалення може бути спровоковано аномальною реакцією імунної системи, яка обертається проти здорових клітин підшлункової залози, пошкоджуючи їх.
Переходячи до діагнозу панкреатиту, перші корисні підказки випливають з аналізу симптомів, про які повідомляє пацієнт. Потім, завдяки аналізам крові, можна виявити збільшення ферментів підшлункової залози. Фактично, якщо тканина підшлункової залози пошкоджена , ці ферменти проникають у кровообіг і можуть бути виділені за допомогою простих аналізів крові. Через пошкодження підшлункової залози також часто зустрічається гіперглікемія, ознака зниження вироблення інсуліну. Ультразвук та КТ також використовуються для діагностичних цілей УЗД може дати уявлення про ступінь ураження підшлункової залози і, одночасно, корисно для виявлення наявності каменів у жовчному міхурі. Інші тести, такі як КТ черевної порожнини, виконана за допомогою контрастної речовини та магнітного резонансу, дозволяють розпізнати панкреатит ще чіткіше - розрізняти легкі та важкі форми та контролювати перебіг захворювання.
Лікування панкреатиту насамперед передбачає усунення причини, що викликала запалення підшлункової залози.Наприклад, залежно від випадку, можна втрутитися хірургічним шляхом, щоб видалити камені, що перешкоджають холедоху, утриматися від вживання алкоголю, уникати алкоголю. надлишок дієтичних жирів і вживання важкої їжі. Спочатку лікування консервативне, засноване на голодуванні та введенні поживних речовин за допомогою назогастральної трубки. Ця терапія, на практиці, спрямована на заспокоєння підшлункової залози, тому не слід вживати ні рідини, ні їжу, а лише елементарні поживні речовини, які не потребують перетравлення. На додаток до всього цього встановлюється фармакологічне лікування. Медикаментозна терапія в основному базується на контролі болю за допомогою анальгетиків та введенні зволожуючих розчинів для боротьби з втратою рідини, викликані блювотою і потом, для пацієнтів, уражених формами більш серйозно, антибіотикотерапія також може бути призначена для запобігання інфікуванню пошкодженої та некротизованої тканини підшлункової залози. Легкі форми гострого панкреатиту можуть пройти протягом декількох днів без наслідків. З іншого боку, більш важкі та хронічні форми можуть вимагати повторних хірургічних втручань, спрямованих на дренування протоки підшлункової залози та видалення уламків пошкодженої тканини.