Шлуночкова тахікардія - це «серцева аритмія, що характеризується збільшенням частоти серцевих скорочень шлуночків.
Шлуночки скорочуються занадто швидко і неорганізовано порівняно з передсердями → вони не здатні заповнюватися належним чином → кількість крові, що накачується в кровообіг з кожним ударом, зменшується → артеріальний тиск зменшується → кількість крові, яка насичує киснем і живить серце (коронарний кровообіг) → скорочувальна ефективність серця ще більше знижується → переродження у фібриляцію шлуночків → смерть.
Ця невдала еволюція більш вірогідна у випадку дуже високої частоти шлуночків та у разі серцевого компромісу, що лежить в основі у серцевих хворих.
Шлуночкова тахікардія - одна з найпоширеніших аритмій у пацієнтів із серцевими захворюваннями. Хоча це також може виникнути у абсолютно здорових осіб, воно являє собою «аритмію, яку слід ретельно лікувати: вона насправді може переродитися у фібриляцію шлуночків, результат якої часто є летальним.
Найкраща профілактика - це вести здоровий спосіб життя.
Що таке шлуночкова тахікардія

Шлуночкова тахікардія є одна з найпоширеніших і найнебезпечніших аритмій. Зазвичай серйозне серцеве захворювання походить від "с", але воно також може виникнути у здорових людей.
Патогенез
Шлуночкова тахікардія виникає, коли змінюється нормальний пульс серцевого скорочення.
Нормальний імпульс виникає в синоатріальному вузлі, але може статися, що додаткові імпульси (екстрасистоли) виникають в інших точках, крім синусового вузла (позаматкова аритмія). Ця подія змінює нормальний ритм серця.
Під час шлуночкової тахікардії послідовно виникають 3 або більше шлуночкових екстрасистол, які прискорюють частоту серцевих скорочень і беруть початок дистально від пучка Гіса.
Наслідки
Регулярне скорочення шлуночка відповідає за серцевий викид. Під серцевим викидом ми розуміємо насосну дію крові в кровообіг у напрямку до легенів і тканин людського тіла.
Змінений ритм скорочення шлуночків призводить до недостатнього серцевого викиду. Тому кров, насичена киснем, більше не зрошує належним чином зрошення тканин і органів тіла, включаючи серце, що ще більше втрачає свою скоротливу ефективність. Якщо цей дефіцит серйозний, пацієнт помирає.
Епідеміологія
Дані, що стосуються захворюваності, показують, що:
- Шлуночкова тахікардія вікова: частіше зустрічається у людей середнього та похилого віку.
- 2-4% людей старше 60 років без серцевих захворювань відчувають епізоди шлуночкової тахікардії.
- 4-16% людей старше 60 років з серцевими захворюваннями відчувають епізоди шлуночкової тахікардії.
Крім того, прояви шлуночкової тахікардії:
- Вони частіше зустрічаються в зимові місяці.
- Вони мають циркадну картину: пік захворюваності спостерігається в ранкові години.
Класифікація
Він може ґрунтуватися на кількох параметрах, узагальнених у цій таблиці:
Причини шлуночкової тахікардії
Основними причинами шлуночкової тахікардії є хвороби серця.
Існують причини, пов'язані з порушенням електролітного балансу, які змінюють електричну активність серця.
Нарешті, існує ряд факторів ризику, які схильні індивіда до епізодів тахікардії.
Хвороба серця
Люди, які найбільше страждають від шлуночкової тахікардії, - серцеві хворі. У таких пацієнтів спостерігаються такі захворювання серця:
- Ішемічна хвороба серця та попередні інфаркти міокарда
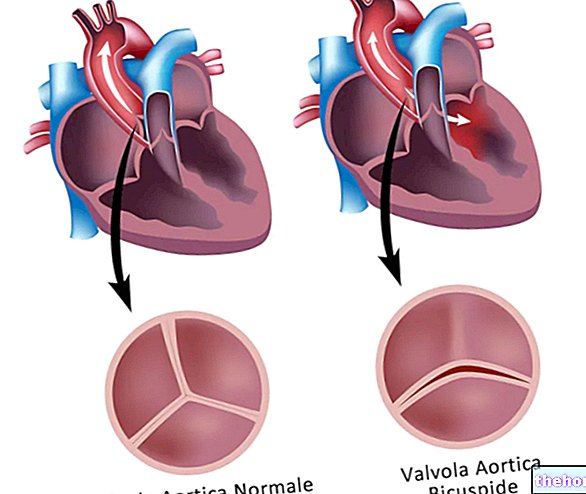
- Вальвулопатії, тобто збої в роботі одного з клапанів серця.
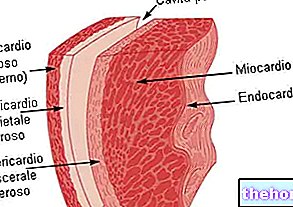
- Кардіоміопатії, тобто захворювання міокарда (серцевого м’яза).
Ішемічна хвороба серця викликає ішемію (ішемічну хворобу серця) і є найпоширенішою причиною шлуночкової тахікардії.
Найбільш поширеними є клапани з ураженням мітрального клапана (див. Мітральна недостатність).
Кардіоміопатії мають ревматичний характер: іншими словами, вони походять від "бактеріального запалення. У цих випадках ми говоримо про міокардит.
Невеликий відсоток випадків шлуночкової тахікардії також обумовлений вродженою вадою серця (тобто наявною від народження). Найвідомішими є:
- Синдром Бругада.
- Синдром Вольфа-Паркінсона-Уайта
Однак рідше:
- Тетралогія Фалло.
- Синдром Марфана.
Іонно -електролітний дисбаланс
Імпульс скорочення міокарда є електричним сигналом, який фактично переміщує іони з позитивним і негативним зарядом, присутніми всередині клітин серця. Рух цих іонів подібний до руху зарядів у електричному колі і призводить до скорочення серцевого м’яза.
Основними зарядженими іонами є: калій, магній, кальцій і натрій. Серед них є тонкий баланс, який необхідно підтримувати для правильного функціонування м’язової клітини та за її межами. Може статися, що ця рівновага буде змінена. Отже, імпульс скорочення також змінюється, і виникає тахікардія. Шлуночкова. Основні іонно -електролітні дисбаланси:
- Гіпокаліємія, або гіпокаліємія.
- Гіпокальціємія.
- Гіпомагніємія.
Інші фактори ризику
Існують фактори ризику, які сприяють виникненню епізодів тахікардії навіть у здорових осіб. Це особливі обставини, такі як важка травма грудей або прийом деяких ліків. Резюме основних факторів ризику виглядає наступним чином:
- Прийом ліків:
- Трициклічні антидепресанти.
- Зловживання кокаїном.
- Зловживання алкоголем.
- Дим.
- Кофеїн.
- Отруєння газом:
- Циклопропан.
- Окис вуглецю.
- Травма грудної клітки.
- Фізичні та емоційні навантаження.
Симптоми та ускладнення
Типовими симптомами шлуночкової тахікардії є:
- Серцебиття або серцебиття.
- Біль у грудях.
- Задишка.
- Запаморочення.
- Непритомність.
- Синкопа.
- Задишка.
У більшості пацієнтів ці симптоми пов’язані з ішемічною хворобою серця або хворобою серця, що погіршує кровотік (наприклад, хвороба серцевого клапана).
Ознаки
Лікар може помітити такі клінічні ознаки:
- Прискорений пульс.
- Гіпотонія.
- Тривога.
- Агітація.
- Втрата свідомості.
Їх поява залежить від ступеня серцевого захворювання: чим важче воно, тим легше їм протікати.
Ускладнення
Шлуночкова тахікардія може переродитися у фібриляцію шлуночків. Це відбувається переважно у людей із серцевими захворюваннями, тоді як випадки пароксизмальної шлуночкової тахікардії дуже здорові.
Фібриляція шлуночків зазвичай має смертельний перебіг. Він визначає смерть пацієнта:
- За раптову серцеву смерть.
- Для зупинки серця.
Діагностика
Можна провести кілька досліджень, кожне з яких має певну перевагу. Вони є:
- Електрокардіограма (ЕКГ).
- Ехокардіографія.
- Рентген грудної клітки.
- Коронарографія.
- Аналізи крові.
ЕКГ
Це тест вибору. Він вимірює електричну активність серця і дозволяє визначити форму шлуночкової тахікардії, яка вражає пацієнта. Також можливий моніторинг серцевої діяльності протягом 24 годин; у цьому випадку використовується "динамічна ЕКГ за Холтером". Це корисне дослідження, коли форма шлуночкової тахікардії є пароксизмальною, тобто зі спорадичним і непередбачуваним початком.
Ехокардіографія
Це неінвазивний тест. Він використовує ультразвук для оцінки здоров'я основних структур серця: передсердь, шлуночків і клапанів. Це корисно при підозрі на захворювання клапанів.
Рентген грудної клітки
Надає інформацію про зв'язок між серцем і легенями. При виникненні шлуночкової тахікардії може виникнути легеневий тромбоз.Це інвазивний тест, оскільки він використовує іонізуюче випромінювання.
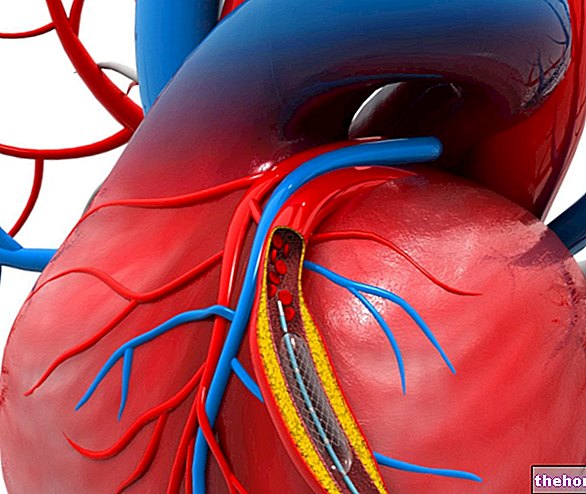
Коронарографія
Це інвазивний іспит. Це необхідно, коли джерелом шлуночкової тахікардії є ішемічна хвороба серця. Виміряйте розташування та ступінь оклюзії коронарних артерій, щоб спланувати можливу операцію. Це делікатний тест, оскільки існує ризик пошкодження коронарних судин, перетинаються катетером.
Аналізи крові
Вони надають різну інформацію про:
- Концентрації іонів / електролітів:
- Рівні кальцію
- Рівні магнію
- Рівні фосфатів
- Концентрація деяких ліків, які приймає пацієнт.
- Концентрація деяких серцевих маркерів.
Терапія
Передумова: коли серцеві захворювання є причиною шлуночкової тахікардії, мета лікування є двоякою:
- Вирішіть основний розлад серця. Основна мета.
- Усуньте аритмічний розлад. Вторинна мета.
Це пояснюється тим, що друга проблема є наслідком першої.
«Здорові» пацієнти зі спорадичною тахікардією
У тих, хто не хворіє серцем, шлуночкова тахікардія може пройти спонтанно. Таким чином можна уникнути введення ліків. У будь-якому випадку бажано проконсультуватися з лікарем і пройти глибоке обстеження.
"Здорові" пацієнти з стійкою або стійкою тахікардією
Якщо у пацієнта є численні тривалі епізоди, для блокування нападу тахікардії можна використовувати наступне:
- Фармакологічна кардіоверсія.
- Електрична кардіоверсія.
Фармакологічна кардіоверсія - це відновлення нормального серцевого ритму шляхом прийому препаратів:
- Антиаритміки, для відновлення нормального серцевого ритму.
- Лідокаїн
- Аміодарон
- Прокаїнамід
- Бета-блокатори, для уповільнення серцевого ритму.
Електрична кардіоверсія складається з:
- Удар струмом для скидання та відновлення нормального синусового ритму. Він використовує "пристрій, обладнаний двома пластинами, прикладеними до грудей пацієнта. Це техніка, також відома як дефібриляція. Сьогодні існують напівавтоматичні та автоматичні дефібрилятори, здатні оцінити ступінь шлуночкової тахікардії та надати правильний електричний удар. Іншою великою перевагою є те, що ними можуть користуватися немедичні працівники.
Кардіопатичні пацієнти або пацієнти з іншими патологіями
Медикаментозна терапія така ж, як описано вище. Тому:
- Антиаритмічні засоби
- Бета -блокатори.
До них додається:
- Антикоагулянти, щоб уникнути утворення тромбів та емболій, обумовлених вальвулопатіями.
Окрім електричної кардіоверсії, хірургічне втручання можливе за допомогою:
- Радіочастотна абляція катетера. Через катетер, проведений до серця, радіочастотний розряд вводиться в точку шлуночка, що породжує аритмію. Уражена ділянка руйнується, і це повинно відновити нормальний серцевий ритм. Це інвазивна методика.
- Імплантаційний дефібрилятор (МКБ). Це звичайний дефібрилятор, який, однак, імплантується під шкірою, на лівій стороні грудної клітки. Він з'єднаний з серцем за допомогою електродів, які випромінюють електричний удар, коли відчувають ненормальне збільшення частоти серцевих скорочень. Вони мають тривалість 7-8 років, після чого їх необхідно замінити. Можлива проблема може виникнути через несправність приладу, яка може викликати небажані ураження електричним струмом.
Очевидно, що застосовувану терапію слід вибирати в кожному конкретному випадку, не забуваючи, що перше терапевтичне втручання повинно вирішити будь-яку патологічну проблему, що породжує шлуночкову тахікардію. Нижче наведено таблицю, що узагальнює можливу терапію.
- Аміодарон
- Лідокаїн
- Прокаїнамід
- Аміодарон
- Лідокаїн
- Прокаїнамід
Антикоагулянти.
Профілактика
Прийняття здорового способу життя - найкраща профілактика. Тому:
- Перестати палити.
- Обмежте вживання алкоголю.
- Змініть раціон харчування.
- Не вживайте наркотики.
- Вправа.
Тютюн та алкоголь спричиняють не лише епізодичні епізоди тахікардії, але й хронічні зміни серцевого ритму. Вони, по суті, є одними з найпоширеніших факторів ризику розвитку серцевих захворювань.
Зміна харчових звичок - ще один фундаментальний крок профілактики. Бажано зменшити кількість жиру, червоного м’яса та збільшити споживання фруктів та овочів.
Прийняття здорових звичок усуває можливість переродження шлуночкової тахікардії у фібриляцію шлуночків. Останнє майже завжди є смертельним.
Населення під загрозою
Тих, хто:
- Вони мають такі патологічні стани, як гіперліпідемія, гіпертонія та діабет. Вони сприяють розвитку серцевих захворювань.
- Вони мають сімейну історію ішемічної хвороби серця.
- Курці.
- Алкоголіки.