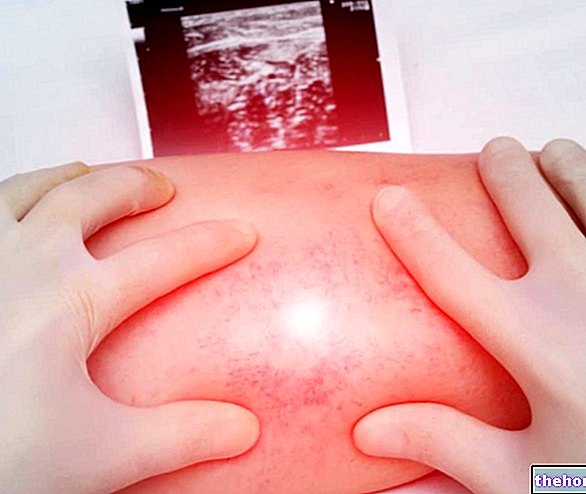
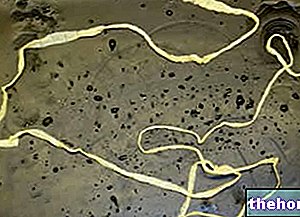
Малюнок: область стегна, де розташовані симптоми парестезійної мералгії
Мералгія парестезична характеризується «зміною чутливого сприйняття шкіри на рівні стегна, без шкоди для моторики ноги. Фактично, пацієнт відчуває поколювання, оніміння та пекучий біль, але здатний рухати уражена нижня кінцівка без проблем ". За цими симптомами зазвичай ставлять діагноз.
Терапія мералгії парестезії майже в усіх випадках передбачає консервативні заходи протидії; тільки в дуже рідкісних винятках необхідна операція.
Пахова зв’язка являє собою міцний фіброзний пучок, і область, в якій він знаходиться, часто збігається із зоною стиснення бічного шкірного нерва.
ЕПІДЕМІОЛОГІЯ
Paresthesiica Meralgia має "досить низький рівень захворюваності серед загального населення: щороку від неї страждають приблизно 4 з 10 000 людей.

Малюнок: Розташування бічного шкірного нерва стегна та область болю. З веб -сайту meddic.jp
Патологічні стани, пов'язані з парестетичною мералгією:
- Зайва вага і ожиріння
- Цукровий діабет
- Асцит
- Невроми
- Пухлини органів малого таза
Однак слід зазначити, що ці дані є неточними, оскільки захворювання часто не діагностується або вважається наслідком інших особливих станів, таких як діабет та ожиріння. Насправді, парестетична мералгія особливо поширена серед діабетиків та людей із зайвою вагою.
Він вражає без розрізнення чоловіків і жінок у дорослому віці. Найчастіше це стосується людей середнього віку.
(черепно -мозковий і хребетний). Цей стан також називають діабетичною нейропатією.
Ремені безпеки, які проходять через пахову зв’язку після сильного удару, можуть викликати стиснення нижнього стегнового шкірного нерва.
Було продемонстровано зв’язок між парестезійною мералгією та тими, хто має звичку носити одяг, який дуже близько до талії або стягує пояс штанів. Ці звички, здається, розвивають надмірний тиск на стегновий шкірний нерв.
Після операції на паховій грижі може утворитися рубцева тканина, яка створює тиск у шкірному нерві стегнової кістки.
Невроми, всупереч тому, що можна подумати, не є пухлинами; скоріше, це потовщення волокнистої тканини, яка тисне на сусідні нерви.
Це злоякісні пухлини, які вражають органи сечовивідних шляхів (передміхурову залозу, сечовід, нирки тощо). Їх поява та розширення пухлинної маси може стискати нерви, близькі до ураженої ділянки, наприклад шкіру стегнової кістки.
Це обставини, які можуть напружувати нервові закінчення і в деяких випадках стискати їх.
- Де локалізується пекучий біль, поколювання та оніміння.
- Знайте точні гілки болю.
- Якщо є певні рухи або обставини, які зменшують або збільшують інтенсивність.
Під час діагностичної оцінки також дуже важливо враховувати стан здоров’я пацієнта та можливу наявність одного чи декількох факторів ризику, згаданих вище. , діабетик тощо - це ще один підказка для підтвердження діагнозу парестезійної мералгії.
Які обставини прискорюють або зменшують пекучий біль?
Вже говорилося, що тривала ходьба або тривалий час стояння підсилюють симптоми парестезійної мералгії.
Так само є деякі рухи ногою, які посилюють біль, та інші рухи, які зменшують її. Ці жести мають діагностичне значення настільки, що їх можна вважати справжніми ознаками захворювання.
Про що це?
- Розгинання стегна. Вона виконується шляхом відведення ураженої ноги назад. Цей рух підкреслює розчавлення стегнового шкірного нерва, посилюючи біль.
- Згинання стегна. Це робиться з положення лежачи, підведення ноги до живота / грудей. Цей рух зменшує здавлення ураженого нерва, знімаючи больові відчуття.
ДИФЕРЕНЦІЙНА ДІАГНОСТИКА
Диференціальну діагностику проводять, щоб виключити наявність будь -яких патологій, що характеризуються симптомами, подібними до парестетичної мералгії. Він базується на інструментальних тестах, таких як рентгенівські промені або електроміографія, але також і на набагато простіших тестах.
Наприклад, дуже швидким і досить значним тестом є оцінка моторики ураженої ноги. Якщо пацієнт може контролювати рухи нижніх кінцівок, це означає, що уражений нерв не руховий, а чутливий, як і стегновий шкірний. І навпаки, якщо лікар виявить, що "є" рухова нездатність, це означає, що уражений нерв має руховий тип і, ймовірно, мова йде не про парестезіальну мералгію, а про "іншу неврологічну патологію.
Якщо сумніви все ще залишаються і є підозра на більш серйозне неврологічне пошкодження, проводять інструментальну діагностику. Однак це рідкість.
Нижче наведено таблицю з можливими іспитами та їх характеристиками:
Інструментальний тест
Коли і навіщо це робити
Вони показують тазову та черевну область. Вони є важливими випробуваннями, наприклад, для пацієнтів з парестетичною мералгією внаслідок автомобільної аварії, оскільки вони показують стан внутрішніх органів.
Якщо немає "травми" "походження нейропатії" (цукровий діабет, вагітність тощо), вони не є суттєвими для діагностики.
За допомогою електродів, імплантованих у м’язи ніг, вимірюється електрична активність. Якщо це нормально, це означає, що залучений нерв має сенсорний та немоторний тип; у цих випадках гіпотеза про парестетичну мералгію стає більш ніж конкретною .
За допомогою електродів можна спостерігати, як нервовий сигнал проходить через нервові закінчення. Якщо стегновий шкірний нерв стискається або затискається, виявлений сигнал змінюється.
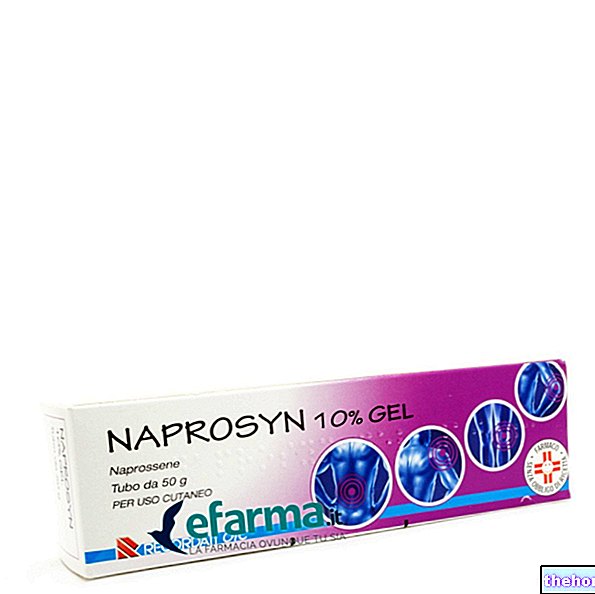
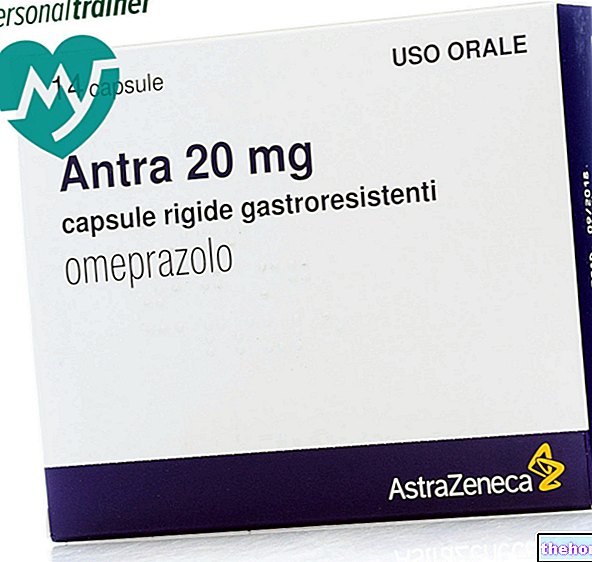
Якщо хвороблива симптоматика, незважаючи на ці перші методи лікування, зберігається більше двох місяців, необхідно вдатися до більш ефективних знеболюючих та протизапальних препаратів, але, водночас, також з більшою кількістю побічних ефектів.
- Ін’єкції кортикостероїдів.
Особливості: вони служать для зменшення запалення і хворобливих відчуттів.
Можливі побічні ефекти: високий кров'яний тиск, діабет, збільшення ваги, загострення інфекцій тощо. - Трициклічні антидепресанти.
Особливості: зняти біль.
Можливі побічні ефекти: млявість, сухість у роті (сухість у роті), запор, зниження лібідо тощо. - Специфічні препарати для нейропатичного лікування.
Особливості: Деякі з використовуваних препаратів - габапентин, прегабалін або карбамазепін; вони служать для зняття болю.
Можливі побічні ефекти: запори, нудота, запаморочення, млявість тощо.
ХІРУРГІЧНИЙ ПІДХОД
Хірургія - це дуже віддалена гіпотеза, яка береться до уваги лише в тому випадку, якщо консервативне лікування не дало ефекту.
Операція складається з хірургічної декомпресії бічного шкірного нерва стегна.








.jpg)