ВСТУП: Суглобовий хрящ - це високоспеціалізована сполучна тканина, що складається з клітин, званих хондроцитами, і навколишньої опорної тканини - матриксу. Він має перламутрово -білий колір і покриває кінці суглобових кісток, захищаючи їх від тертя. Його функція подібна до амортизатора, здатного захищати нормальні стосунки суглобів і дозволяти рухатися.
Через повну відсутність васкуляризації та іннервації хрящ виявляє погану регенеративну здатність у разі травми, особливо якщо вона важка. Навіть коли вона регенерується, вона все ще породжує тканину типу фіброзно -хрящову, менш стійку та еластичну, ніж оригінал; тому вона може погіршити функціональність суглоба та сприяти розвитку дегенеративних явищ з часом (артроз або остеоартроз).
Хрящові ураження є дуже поширеною проблемою, яку легко виявити у літніх людей (дегенеративний остеоартроз), але іноді і у молодих, де травми травматичного походження трапляються частіше з високим ризиком еволюції в артритні форми. Ще кілька років тому можливості лікування були обмежені, і пацієнт був засуджений до інвалідності або, де це можливо, замінити суглоб суглобовим протезом. Сьогодні сучасні хірургічні методи, пов’язані з тканинною інженерією, дають певну надію.
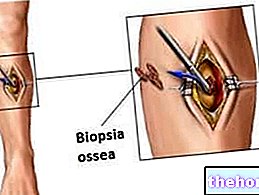
Можна стимулювати кістковий мозок з утворенням репаративної тканини хряща, роблячи множинні невеликі отвори (перфорація), викликаючи мікропереломи або випилюючи поверхню субхондральної кістки (кісткова частина під хрящем); як згадувалося кілька рядків тому, репараційна тканина, яка формується, має фіброзно -хрящовий тип (серії B) і, як така, має набагато меншу функціональність, ніж хрящі, які надає мати -природа. З цієї причини ці методики в даний час показані при лікуванні неглибоких і скромних хондральних уражень.
У разі більш масштабних уражень можна вибрати трансплантацію хряща.
Пересадка хряща
Добре, перш за все, уточнити, що цей термін стосується не однієї, а трьох різних хірургічних методик.
→ Імплантати перихондрію або окістя (тонкі мембрани, що покривають, відповідно, хрящі, за винятком суглобових частин, і кістки, крім суглобових поверхонь і точок вставки сухожиль). Хірург бере клапани цих тканин і вставляє їх у пошкоджену зону, де вони індукують ріст тканини, подібної до хряща або фіброзно -хряща.
ПОКАЗАННЯ: Довгострокові результати суперечливі; з цієї причини це не поширена техніка.
→ Мозаїкопластика або остеохондральна трансплантація: передбачає використання циліндрів остеохондральної тканини (тобто кісткових ділянок з надлежащим хрящем), взятих із пошкодженого суглоба того самого пацієнта, і тиску, прищепленого до дефекту хряща.
ПОКАЗАННЯ: Ця трансплантація хряща може бути виконана артроскопічно, тому вона є малоінвазивною і не викликає відторгнення та проблем з інфекцією. Вона проводиться в той же час хірургічного втручання і показана лише при невеликих ураженнях, при цьому глибина не є обмежуючим фактором; з очевидних причин остеохондральний матеріал, необхідний для трансплантату, насправді обмежений, а вищі зразки завдадуть значної шкоди донорській ділянці. Тому трансплантація хряща є результатом компромісу: "критичною зоною для функціональності суглоба" є " відремонтовано "взяття хряща з менш важливої ділянки, але не для цього марного чи зайвого.
Трансплантацію хряща не можна проводити для неоперабельних суглобів, таких як пальці рук, стопи або хребта; замість цього він показаний для коліна, щиколотки, плеча та стегна.
→ Аутологічна трансплантація хондроцитів: клітини хряща збирають у пацієнта шляхом видалення невеликого шматочка хряща в зоні без навантаження. За допомогою біотехнологічних методів зібрані хондроцити виділяють і культивують у лабораторії протягом 2-4 тижнів, протягом яких вони диференціюються, помножуючи їх кількість. У цей момент пацієнт проходить нову операцію, під час якої ураження очищається і покривається окістям, залишаючи невеликий отвір, через який потім будуть вводитися культивовані клітини. Окістковий клапоть, взятий з передньо-медіальної поверхні іпсилатеральної гомілки, відповідає за будь-які ускладнення, які можуть виникнути протягом короткого часу; більше того, це вимагає досить складної хірургічної техніки, яку неможливо виконати артроскопічно. Для подолання цих проблем можна використовувати аутологічні імплантати хондроцитів на основі гіалуронової кислоти біотехнологічного походження, які також мають перевагу, вимагаючи менш інвазивної хірургічної техніки. Наразі дослідження спрямоване на виявлення нових біотехнологічних опор, здатних сприяти приживленню та розмноженню пересаджених культур хондроцитів відповідно до характеристик «природного» суглобового хряща.
Також у цьому випадку, оскільки пацієнт одночасно є донором і реципієнтом, проблем з відторгненням або інфікуванням немає. На відміну від попередньої методики, обмежуючим фактором є не стільки масштаб ураження, скільки його глибина: якщо пошкодження поширюється на нижню кістку (важкі травми, остеохондрит, поширений артроз), імплантат укорінюється важко, оскільки він не має кісткової опори, описаної в попередньому випадку. Тому шукають біотехнологічні матеріали, які виконують роль відповідної опори, щоб уникнути розсіювання хондроцитів у навколишньому середовищі та сприяти їх зростанню навіть за наявності патологій, які наразі не піддаються лікуванню.
ПРИМІТКИ: як лікування, засноване на перфораціях, саднах та мікропереломах, так і те, що включає трансплантацію хряща, показано пацієнтам у віці до 40-50 років, оскільки старіння зменшує проліферативну здатність хряща до нуля. Ця стаття дійсна для запущеного остеоартриту.


.jpg)